Soms nog jaren tobben met naweeën van ic-opname
Zo’n 70 procent van de patiënten houdt langdurig klachten over aan een opname op de intensive care. Tot de coronacrisis was hier nauwelijks aandacht voor. Nu is er in korte tijd een richtlijn opgesteld voor de nazorg van Covid-ic-patiënten.

Een ic-opname is ontzettend ingrijpend, zegt Marianne Brackel, voorzitter van patiëntenorganisatie IC Connect en niet-praktiserend arts. Zelf lag ze op de ic ten gevolge van ernstige longbloedingen. „Levensveranderend. Er is een leven vóór en een periode na de ic, voor zowel de patiënt als zijn naaste familieleden.”
Patiënten kunnen nog maanden tot jaren na een ic-opname de nasleep ervan ondervinden. Dr. Mark van den Boogaard, onderzoeker aan het Nijmeegse Radboudumc: „Heel vaak wordt gezegd dat het om een kwart van de mensen gaat. Wij ontdekten dat wel 70 procent milde tot ernstige klachten aan een opname overhoudt.”
Samen met dr. Marieke Zegers coördineert hij een studie –het Monitor-IC-project– naar de langetermijngevolgen van een ic-opname. Er moeten nog allerlei analyses worden uitgevoerd voordat er een publicatie volgt, maar vanwege het coronavirus willen ze alvast naar buiten treden met de belangrijkste uitkomsten. Die zijn gebaseerd op gegevens van de eerste 2000 patiënten die een jaar lang zijn gevolgd. Zij lagen op de ic vanwege bijvoorbeeld een ongeluk, bloedvergiftiging of kanker. In totaal zullen er 12.000 patiënten vijf jaar lang worden gemonitord. Binnenkort gaan ook Covidpatiënten meedoen.
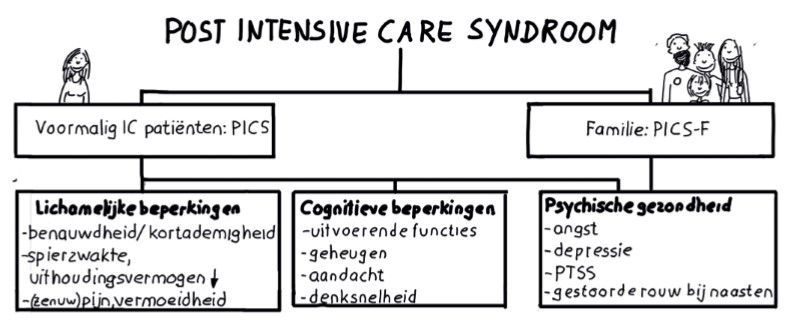
Lichamelijk kampen veel patiënten een jaar na een ic-opname nog met vermoeidheid en spier- en gewrichtspijn, zegt Zegers. Drie tot zes maanden na opname kunnen ze volgens haar nog slikproblemen en last van heesheid hebben, als gevolg van langdurige beademing. Ook hebben ze soms nog jarenlang last van een slecht geheugen, het niet kunnen multitasken, en snel overprikkeld raken door licht of geluid. Daarnaast kunnen er psychische klachten ontstaan: angst, een depressie of een posttraumatische stressstoornis (PTSS).
Het verbaast Zegers niet dat patiënten vaak psychische klachten aan een opname overhouden. „Het leven van een patiënt hangt op dat moment aan een zijden draadje. Het vertrouwen in het eigen lichaam is compleet verdwenen. Hij is volledig afhankelijk van de zorgverleners. Dat kan als heel traumatisch worden ervaren. Als gevolg van een geluidje in de omgeving dat herinnert aan deze periode kan iemand dit gaan herbeleven.”

Hallucinaties
Een verminderd denkvermogen komt met name voor bij mensen die kort nadat ze op de ic bijkwamen een delier –plotselinge verwardheid– kregen. Van den Boogaard: „Vaak gaat dat gepaard met hallucinaties, die als zeer bedreigend worden ervaren en kunnen leiden tot een angststoornis. Deze mensen krijgen later vaak last van geheugenproblemen en slecht kunnen schakelen. Ze kunnen daardoor moeite hebben met het volgen van een groepsgesprek. Heel belemmerend op feestjes of verjaardagen. Sommige mensen trekken zich terug en belanden in een sociaal isolement.”
Zegers: „De impact van een opname op het dagelijks functioneren kan enorm zijn. Zo vertelde een vrouw dat haar man zijn baan moest opzeggen omdat zij niet in staat was voor de kinderen te zorgen.”
De langetermijngevolgen van een ic-opname zijn nog maar relatief kort bekend in de medische wereld. In 2012 werden ze officieel erkend en kregen ze een naam: het post-intensive-care-syndroom (PICS). De eerste Nederlandse publicatie over PICS als gezondheidszorgprobleem verscheen in 2014 van de hand van Brackel. Van den Boogaard: „Tegenwoordig kennen vrijwel alle ic-verpleegkundigen dit verschijnsel. Drie jaar geleden had driekwart er echter nog nooit van gehoord, ontdekte ik tijdens het geven van een masterclass. Een jaar geleden ging het nog om een kwart. Hoe de kennis hierover is bij huisartsen en andere zorgverleners weten we niet.”
De belangrijkste voorspeller van langdurige klachten is hoe iemand voorafgaand aan de ic-opname functioneert, zegt Zegers. „Hoe zit iemand er mentaal en fysiek bij? Dat is bepalender dan de leeftijd, waar bij triage vaak naar wordt gekeken.”
Trauma
Niet alleen de patiënt, maar „nadrukkelijk” ook de naaste familie kan klachten, zoals een trauma, overhouden van een ic-opname, zegt voorzitter Brackel. „Tijdens de opname zit hij of zij continu in angst dat de dierbare zal overlijden. Een ic-opname is vaak heel acuut, naasten zijn overrompeld en ze worden geconfronteerd met moeilijke beslissingen. Daarbij komt dat de omgeving echt naar is. Denk aan alle apparatuur, de continue piepjes en het felle licht. Bij coronapatiënten is dat nog erger. Artsen lopen met kapjes voor de mond en in beschermend pak door de ic. Naasten mogen vaak niet op bezoek, of de patiënt ligt ver weg in een ander ziekenhuis.”
Ook Van den Boogaard verwacht dat met name Covidpatiënten en hun familie grote psychische problemen zullen overhouden aan een ic-opname. „Op het moment dat je het bericht krijgt dat je naar de ic moet, besef je dat er een grote kans is om te overlijden. Dan wordt je verteld: we gaan u in slaap brengen, neem voor de zekerheid alvast maar afscheid van uw familie. Je hoopt dat je wakker wordt. Wie het overleeft, ontwaakt in een soort schemertoestand. Met allerlei piepjes, geluiden en maanmannetjes om zich heen. Vaak treden er hallucinaties op: een compleet vertekend beeld van de werkelijkheid.”
Spierzwakte
Lichamelijke klachten zullen bij Covidpatiënten waarschijnlijk erger zijn dan bij anderen. Zij liggen gemiddeld wel 23 dagen op de ic. Degenen die in het Monitor-IC-project zijn gevolgd, lagen gemiddeld vier tot vijf dagen op de ic. Van den Boogaard: „We verwachten dat Covidpatiënten zullen kampen met spierzwakte, doordat ze langdurig aan de beademing liggen en lang in slaap worden gehouden. In Italië zeggen de ic-artsen dat daar 100 procent last van heeft.”
Goede nazorg is onmisbaar voor het behandelen van al deze fysieke, cognitieve en emotionele problemen. Maar daar schort nog veel aan, vindt Brackel. „Al vijf jaar zijn we aan het lobbyen voor meer bekendheid van PICS en voor goede ic-nazorg. Bij talloze organisaties: het ministerie van VWS, de Gezondheidsraad, andere patiëntenorganisaties, noem maar op. We hebben altijd gezegd: hier ligt een groot zwart gat in onze gezondheidszorg, voor de ziekste en duurste patiënten. Tot voor kort was de intensivecarezorg zó onbekend dat onze boodschap moeilijk begrepen werd.”
Ongestructureerd
Van den Boogaard sluit zich daarbij aan. „Volledig ongestructureerd” noemt hij de nazorg voor ex-ic-patiënten. „Sommige ic-afdelingen bellen een patiënt na enkele maanden op om te vragen hoe het gaat. De helft van de ic’s heeft een nazorgpoli, waarbij een patiënt een gesprek krijgt met een verpleegkundige of een intensivist. Of met beiden, want dat wisselt per ziekenhuis. Wie ze oproepen, verschilt ook: van iedere ic-patiënt tot alleen zij die minimaal een week aan de beademing hebben gelegen. Artsen beseffen: er moet iets worden gedaan voor meer structuur.”
Een probleem dat meespeelt is het ontbreken van financiering, stelt Brackel. Zorgverzekeraars vergoeden een behandeling immers pas als die bewezen effectief is. Vanwege gebrek aan wetenschappelijk bewijs is dat echter nog niet het geval. Zegers: „Met ons onderzoek kunnen wij de effectiviteit van een nazorgtraject aantonen.”
Om de ic-nazorg richting te geven, is een commissie ingesteld die een richtlijn formuleert. De algemene richtlijn komt volgend jaar, verwacht Van den Boogaard, die net als Brackel deel uitmaakt van de commissie. Voor Covidpatiënten is er alvast een uitgebracht, het ”Standpunt nazorg voor ic-patiënten met Covid-19”. Vanwege gebrek aan onderzoek is die gebaseerd op de mening van experts vanuit acht organisaties, waaronder patiëntenvereniging IC Connect.
In de richtlijn draait het er volgens Van den Boogaard om dat de zorg is afgestemd op de individuele patiënt. Als zijn spieren bijvoorbeeld erg verzwakt zijn, dient hij zo snel mogelijk te gaan trainen onder begeleiding van een revalidatiearts. Voor ouderen is geriatrische zorg, die meer is gericht op mentaal functioneren, het advies. Intensieve nazorg zal met name nodig zijn voor mensen die vóór de opname al kwetsbaar waren, verwacht de onderzoeker.
Voor de verwerking van de ic-opname kunnen de patiënt en diens familie baat hebben bij een dagboek met foto’s, waarbij zorgverleners gegevens delen en de familie een dagboek bijhoudt. Van den Boogaard: „De patiënt heeft een gat in zijn geheugen. Een dagboek kan helpen die leemte op te vullen.”
Zegers: „Van belang is ook dat de huisarts wordt betrokken in de nazorg. En dat hij niet wacht, maar de patiënt én zijn familie benadert.” Brackel: „Vooral voor de familieleden van overleden Covidpatiënten is dit uiterst belangrijk. Die komen er gewoonlijk bekaaid vanaf, omdat zij geen behandelrelatie meer hebben met artsen.”
„Nazorg was minimaal”
Twinkle de Schutter (43) uit het Brabantse Veghel ligt in juni 2017 een week op de ic vanwege ademhalingsproblemen door een ontstoken strotklepje (epiglottitis).
Het moment dat ze wakker wordt, ervaart ze als angstig. „Ik lag vastgebonden op bed en kon niet praten vanwege een beademingsbuis in mijn keel. Allemaal verpleegkundigen om me heen. Je weet niet wat er met je gebeurt.” Ze houdt er een posttraumatische stressstoornis aan over. „Ik had nachtmerries en sliep slecht. Overdag was ik continu gespannen.” Dankzij een psycholoog komt ze daar na anderhalf jaar overheen.
Ook fysiek doet de opname veel met haar. „Mijn spierkracht was sterk afgenomen. Ik kon bijna niet bewegen, zitten of staan. Dat heeft enkele weken geduurd.” Ze volgt een jaar fysiotherapie voor verbetering van haar conditie.
Ze is sinds de ic-opname erg veranderd. „Ik zit anders in mijn vel en reageer anders. Toen ik weer op mijn werk verscheen, zeiden collega’s: „Jij lijkt wel een ander mens.” Mijn familie zegt dat ook.”
Drie jaar later heeft ze nog steeds klachten. „Ik ben snel overprikkeld door licht en geluid. Het geluid van ademhalen of kauwen hoor ik heel scherp. Eerder kon ik daardoor niet eten met mijn gezin. Door medicatie gaat dat nu gelukkig beter. Voor licht ben ik ook gevoelig. Als ik fiets en de zon schijnt door de bomen heen, heb ik daar last van.”
Ook heeft ze concentratieproblemen. „Een boek lezen, een film kijken of een spel doen lukt me bijna niet.”
Haar geheugen functioneert ook niet zoals voorheen. „Als mij iets wordt gevraagd, moet ik dat meteen doen, anders vergeet ik het.”
Een vergadering bijwonen lukt haar slecht. „Het duurt me lang om te verwerken wat er wordt gezegd. Ik bedenk pas een reactie als het onderwerp al is gepasseerd. Al deze klachten zijn puur het gevolg van de ic-opname, niet van de ziekte.”
De Schutter is grotendeels arbeidsongeschikt verklaard. Ze werkte voorheen 36 uur, nu zit ze op 10 uur in de week.
De nazorg was minimaal, vindt ze. „Ik heb nadien één gesprek gehad met een intensivist, en ik ben een keer gebeld door een ic-verpleegkundige. Die wist eigenlijk niets af van klachten na een opname en zei dat ik op internet moest zoeken naar informatie. Ik heb zelf een fysiotherapeut en een psycholoog ingeschakeld.”