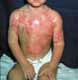
Piet brandt als een fakkel
Door W. van Hengel
Het is noodweer. Daarom plakt Piet Groothuis de lekke achterband van z'n fiets in de keuken. Hij legt z'n sigaret voorzichtig een meter verder op de rand van het aanrecht als hij de fles wasbenzine opent om met een vel papier van de keukenrol de binnenband rond het lek te ontvetten. Alles gaat goed. Totdat hij zich omdraait en de fles wasbenzine omstoot. De vloeistof spat op Piet z'n kleren, stroomt op de grond en naar de sigaret. In een ogenblik is het aanrecht en een deel van de vloer veranderd in een vuurzee. Piets kleren vatten eveneens vlam.
Z'n vrouw Hanneke staat in de huiskamer als aan de grond genageld. Een moment later rent ze de trap op, rukt de wollen deken van het bed en vliegt terug naar haar man die inmiddels de tuin in is gerend, maar ondanks de hevige regen brandt als een fakkel. Snel rolt ze hem in de deken waarna de vlammen doven. Piet verliest van pijn z'n bewustzijn. Met haar mobiele huistelefoon die ze toevallig in haar schort heeft zitten, belt Hanneke 1-1-2. Terugkeren in huis is niet meer mogelijk. De rookwolken kolken naar buiten en de hitte is ondraaglijk.
De brandweer en de ambulance arriveren snel. In de ziekenauto voorziet een verpleegkundige Piet direct van een infuus om de shock te bestrijden. Hij heeft ernstige brandwonden en enorme blaren op delen van z'n benen, armen en handen. Ook z'n gezicht is niet ongeschonden. Door inademing van hete lucht heeft hij het bovendien benauwd. Daarom krijgt hij ook zuurstof toegediend. Op de eerstehulpafdeling van het naburige ziekenhuis wordt alles in gereedheid gebracht voor de opvang van het brandwondenslachtoffer.
De dienstdoende arts heeft niet veel tijd nodig om te zien dat Piet niet in het lokale ziekenhuis kan blijven. Zo'n 30 tot 35 procent van zijn huid is verbrand. De helft daarvan tot op de onderste huidlaag, derdegraads, van de rest alleen de bovenlagen, eerste- en tweedegraads. Opvang in een gespecialiseerd brandwondencentrum is nodig. Het wordt het Rode-Kruisziekenhuis in Beverwijk, dat dertig bedden heeft voor ernstige slachtoffers van brandwonden. Voor Piet weer in de ambulance mag, dient zijn toestand te worden gestabiliseerd.
Behandelprotocol
„Die eerste opvang en de stabilisatie van een brandwondenslachtoffer zijn cruciaal”, zegt dr. A. F. P. M. Vloermans, coördinator van het Brandwondencentrum in Beverwijk.
„Voor slachtoffers van ernstige ongelukken is in de Verenigde Staten het systeem ontwikkeld van Advanced Trauma Life Support (ATLS). Het bevat richtlijnen voor de diagnostiek en behandeling van ongevalslachtoffers, opgesteld op basis van de jongste medische inzichten. Een variant daarvan voor slachtoffers van ernstige brandwonden is het Emergency Management for Severe Burns (EMSB) een protocol voor de diagnostiek en eerstehulpbehandeling van ernstige brandwonden. Dit systeem is ontwikkeld in Nieuw-Zeeland en Australië. Momenteel introduceren we EMSB in de Nederlandse ziekenhuizen. Hulpverleners die werken volgens deze richtlijnen behandelen de slachtoffers volgens een vast protocol waarbij een goede longventilatie en shockbehandeling op de eerste plaats staan. Tevens moeten hulpverleners goed kunnen beoordelen of een slachtoffer wel of niet in aanmerking komt voor overplaatsing naar een brandwondencentrum.”
Slachtoffers van wie meer dan 10 procent van de huid door brand is aangetast, horen volgens de EMSB-regels thuis in een brandwondencentrum. Voor kinderen geldt een percentage van 5. Slachtoffers van wie meer dan 5 procent van de brandwonden derdegraads is, gaan ook naar een brandwondencentrum. Hetzelfde geldt volgens Vloermans voor alle patiënten met bijkomend letsel, zoals luchtweg- en longbeschadigingen, en na elektriciteitsongevallen en chemische verbrandingen.
Overlevingskansen
Tot in het begin van de jaren '60 was de overlevingskans gering van slachtoffers bij wie meer dan 30 procent van de huid was verbrand. „Tot 1950 stierf de helft van alle overleden patiënten binnen 24 uur door vochtverlies. De rest overleed korte tijd later aan een infectie”, aldus dr. R. W. Kreis, brandwondenchirurg in Beverwijk en sinds mei van dit jaar bijzonder hoogleraar brandwondengeneeskunde aan de Vrije Universiteit.
In de jaren '60 keerde het tij. Betere inzichten in en behandeling van de vochtverliesshock zorgde ervoor dat de sterfte tijdens het eerste etmaal terugliep naar zo'n 5 procent. De komst van nieuwe antibiotica en speciale antibiotische zalven eind jaren '60 maakten dat infecties beter konden worden bestreden. De overlevingskansen stegen verder. De ontwikkeling van speciale hoogcalorische en vitaminerijke voeding zorgden bovendien voor een beter wondherstel.
Ook in de chirurgie stonden de ontwikkelingen niet stil. Totaal verbrand weefsel werd voortaan weggesneden en vervangen door huidtransplantaten van andere lichaamsdelen. „Eind jaren '60 konden patiënten bij wie maximaal 40 procent van het huidoppervlak derdegraads was verbrand inmiddels worden gered”, aldus Kreis.
Het gebruik van donorhuid die in glycerol, een soort suikeroplossing, was geconserveerd, betekende volgens de Beverwijkse brandwondenchirurg opnieuw een enorme stap vooruit. „Die methode is in dit ziekenhuis ontwikkeld. Met glycerol snijdt het mes van twee kanten. Het doodt eventuele ziektekiemen in de dode huid, afkomstig van een overleden donor. Bovendien zorgt het voor een vertraagde afstoting. Om het infectierisico verder terug te dringen, geven we ook antibiotica die bepaalde darmbacteriën doden. Die bacteriën kunnen bij ernstige brandwondenslachtoffers via de darmwand en later via ontlasting en beschadigde huiddelen het lichaam binnendringen. De door de brandwonden sterk verlaagde lichaamsafweer is niet in staat met die bacteriën af te rekenen. Daarom schakelen wij ze uit voordat er problemen ontstaan. Door al deze maatregelen bij elkaar heeft een gezonde volwassene bij wie 80 procent van het huidoppervlak is verbrand, waarvan de helft derdegraads, nu een reële overlevingskans.”
Ragfijne plakjes
Kreis werkt tijdens de operaties zowel met huid van de patiënt als met donorhuid. „We schaven flinterdunne plakjes onbeschadigde huid weg en transplanteren die op de brandwonden. Als er weinig goede eigen huid meer over is, kunnen we de huid sterk oprekken. Er ontstaat dan een soort visnetstructuur. Het geheel dekken we af met donorhuid die als een beschermlaag fungeert. Daaronder kan de eigen huid uitgroeien en zich ontwikkelen. Na een week of vier, vijf begint het afstotingsproces en kun je, als alles goed gaat, stukjes donorhuid als een soort korstje van de nieuwe eigen huid verwijderen. Meestal kan de patiënt na een week of zes naar huis. Later volgen dan zo nodig nog corrigerende huidoperaties door de plastisch chirurg.”
De nieuwste ontwikkeling vormt het kweken van patiënteigen huidcellen op de onderhuid van een overleden donor. Kreis: „Die methode kan in de toekomst voor patiënten met uitgebreide brandwonden voordelen bieden omdat je minder goede huid hoeft weg te halen. Losse cellen uit de opperhuid verdeel je als eilandjes over de donorhuid. Onder optimale omstandigheden kunnen ze uitgroeien tot nieuwe opperhuid. Samen met de onderhuid van de donor transplanteer je vervolgens het geheel op het wondbed van de patiënt. De donorhuid wordt niet afgestoten. Het is eigenlijk niet meer dan een vezelstructuur, noodzakelijk om stevigheid en vulling te geven aan het huidtransplantaat. Voordat deze methode in de kliniek toepasbaar is, moeten we echter nog een aantal technische problemen overwinnen.”

Zie ook:
Brandwondenwijzer hoort in elk huis