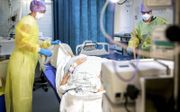
„Opvang door collega’s werkt beter dan door professional”
Gezondheid
Steun elkaar als collega’s in de zorg, in plaats van direct professionals in te schakelen. Die oproep doet gezondheidszorgpsycholoog Huub Buijssen in zijn nieuwe boek. Met de coronacrisis werd zijn boodschap onverwacht actueel.
We vragen u enkel voor persoonlijk gebruik onze content te kopiëren. Het delen van deze content met anderen is niet toegestaan © Reformatorisch Dagblad 2023.
Hebt u een taalfout gezien? Mail naar
redactie@rd.nl.